
American Heart Association 2020 Português PDF | AHA 2020
American Heart Association: 2020 Atualização
APH - Enfermagem
- Autor - Enfº Carlos Rodrigues
Sumário Clicável
Atualização das Diretrizes da American Heart Association (AHA) 2020: Um Guia Completo
As diretrizes de 2020 da American Heart Association (AHA) para ressuscitação cardiopulmonar (RCP) e atendimento cardiovascular de emergência (ACE) são uma atualização importante para profissionais da saúde, socorristas e o público em geral.
Estas diretrizes abrangem áreas como suporte de vida em adultos, pediátrico, neonatal e sistemas de tratamento, com foco em novas práticas baseadas em evidências.
Neste artigo, vamos explorar as mudanças mais relevantes das diretrizes, destacando tópicos como suporte básico e avançado de vida, ressuscitação neonatal, tratamento pós-PCR, cuidados pediátricos e o papel da educação em ressuscitação. Este conteúdo foi otimizado para SEO para facilitar o acesso à informação sobre as diretrizes mais recentes da AHA e melhorar a visibilidade nos motores de busca.
1. Introdução às Diretrizes da AHA 2020
A American Heart Association (AHA) lançou sua revisão de 2020 das diretrizes para Ressuscitação Cardiopulmonar (RCP) e Atendimento Cardiovascular de Emergência (ACE), consolidando as mais recentes pesquisas e avanços na área de suporte de vida.
Este documento abrange tópicos críticos como:
- Suporte Básico e Avançado de Vida para Adultos.
- Ressuscitação Neonatal e Pediátrica.
- Sistema de Tratamento e Educação em Ressuscitação.
Essas diretrizes são destinadas a profissionais de saúde, instrutores de RCP e qualquer pessoa envolvida no suporte de vida emergencial. A seguir, detalharemos as principais mudanças e recomendações para cada um desses tópicos.
2. Suporte Básico e Avançado de Vida para Adultos
2.1. Algoritmos Atualizados
A atualização de 2020 traz mudanças significativas nos algoritmos de ressuscitação para suporte básico e avançado de vida em adultos. Algumas das principais alterações incluem:
Importância da RCP por Leigos: Um foco renovado na importância da RCP iniciada por leigos. Estudos mostram que menos de 40% das vítimas de PCR recebem RCP antes da chegada dos serviços de emergência. Esta estatística destaca a necessidade de treinar mais pessoas para iniciar a RCP o mais cedo possível.
Administração Precoce de Epinefrina: A administração de epinefrina deve ocorrer o mais cedo possível para pacientes com ritmos não chocáveis. Estudos recentes indicam que a administração precoce pode melhorar significativamente as taxas de retorno da circulação espontânea (RCE).
Dispositivos de Feedback em Tempo Real: A utilização de dispositivos de feedback audiovisual em tempo real, como monitores de pressão arterial e dióxido de carbono no final da expiração (ETCO2), é recomendada para manter a qualidade da RCP.
Acesso Intravenoso (IV): O acesso IV é a via preferida para administração de medicamentos durante a ressuscitação, enquanto o acesso intraósseo (IO) é uma alternativa viável quando o IV não está disponível.
2.2. Pós-Atendimento e Recuperação
Após o retorno da circulação espontânea (RCE), o foco deve ser em:
- Controle de Oxigenação: Evitar hiperóxia e hipoxemia é crucial durante o tratamento pós-PCR.
- Controle da Pressão Arterial: Manter a pressão arterial adequada durante a recuperação é fundamental para melhorar os resultados.
- Reabilitação Pós-PCR: Pacientes que sobrevivem a uma parada cardíaca necessitam de suporte contínuo para lidar com as necessidades físicas, cognitivas e psicossociais após o evento. O acompanhamento a longo prazo é importante para garantir o bem-estar geral.
2.3. RCP em Situações Especiais
- Gestação: As diretrizes de 2020 destacam a ressuscitação materna como prioridade em casos de parada cardíaca na gravidez, com a preparação para uma cesariana de emergência, se necessário, para salvar o bebê e melhorar as chances de sucesso na ressuscitação da mãe.
3. Suporte de Vida Pediátrico e Neonatal
A ressuscitação em crianças e recém-nascidos tem características distintas em comparação aos adultos, devido à fisiologia única dessas faixas etárias. As diretrizes de 2020 incluem recomendações específicas para suporte básico e avançado de vida pediátrico (SBVP e SAVP).
3.1. Suporte Básico de Vida Pediátrico
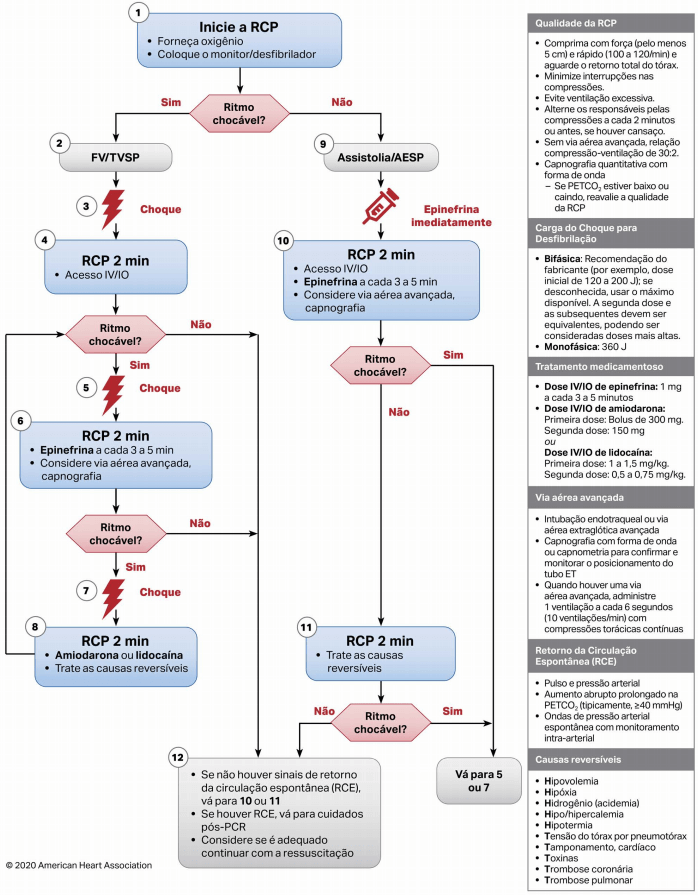
Taxa de Ventilação Assistida: A taxa de ventilação assistida foi aumentada para 20 a 30 ventilações por minuto para todos os casos de ressuscitação pediátrica, com base em novos dados que indicam melhoras nas taxas de retorno da circulação espontânea (RCE).
Uso de Tubos Endotraqueais com Cuff: Para reduzir o vazamento de ar e melhorar a eficácia da ventilação, as diretrizes recomendam o uso de TETs com cuff para pacientes pediátricos intubados.
Administração Precoce de Epinefrina: Assim como nos adultos, a epinefrina deve ser administrada em até cinco minutos após o início da PCR em crianças com ritmos não chocáveis (assistolia e atividade elétrica sem pulso).
3.2. Ressuscitação Neonatal
O Suporte de Vida Neonatal (SVN) desempenha um papel vital nos primeiros momentos após o nascimento, especialmente em bebês que apresentam dificuldades respiratórias.
Prevenção da Hipotermia: A prevenção da hipotermia em bebês é crucial para garantir uma recuperação adequada. O contato pele com pele com a mãe é uma estratégia recomendada para manter a temperatura corporal dos recém-nascidos.
Ventilação Pulmonar: A ventilação é a prioridade para bebês recém-nascidos que necessitam de suporte respiratório após o nascimento. A insuflação dos pulmões é a primeira intervenção necessária para estabilizar o recém-nascido.
Aspiração Endotraqueal: A aspiração de rotina de bebês vigorosos nascidos com líquido amniótico meconial não é mais recomendada, a menos que haja sinais de obstrução das vias aéreas.
RCP em Bebês: As compressões torácicas são indicadas se a frequência cardíaca não responder adequadamente à ventilação, com uso preferencial de intubação endotraqueal.
3.3. Pós-PCR em Crianças
Avaliação de Convulsões: Após o retorno da circulação espontânea (RCE) em crianças, recomenda-se a monitorização contínua por eletroencefalograma (EEG) para detecção e tratamento de convulsões e estado epilético.
Reabilitação e Recuperação: Crianças sobreviventes de uma parada cardíaca devem passar por uma avaliação abrangente de suas necessidades físicas, cognitivas e emocionais, com suporte contínuo por um período prolongado.
4. O Papel da Educação em Ressuscitação
A ciência da educação em ressuscitação é um componente essencial para garantir que as diretrizes sejam aplicadas com eficácia. A AHA enfatiza a importância da educação baseada em evidências para socorristas leigos e profissionais de saúde.
4.1. Prática Deliberada e Feedback
O treinamento de suporte de vida, tanto para leigos quanto para profissionais de saúde, deve incorporar prática deliberada e feedback contínuo. O uso de ferramentas que permitem a correção imediata de erros durante o treinamento pode melhorar a retenção de habilidades críticas.
4.2. Repetição e Aprendizado Espacial
Treinamento de Reforço: O uso de sessões breves de novo treinamento, conhecidas como treinamento de reforço, ajuda a melhorar a retenção de habilidades ao longo do tempo.
Aprendizado Espacial: Separar o treinamento em várias sessões ao invés de concentrá-lo em uma única aula pode aumentar a eficiência do aprendizado e garantir uma melhor retenção de informações.
4.3. Gamificação e Realidade Virtual
O uso de tecnologias inovadoras, como a gamificação e a realidade virtual, está ganhando popularidade no treinamento de ressuscitação. Essas abordagens criam um ambiente mais interativo e envolvente para os alunos, facilitando a aplicação prática das habilidades em situações de emergência.
4.4. RCP em Escolas
As diretrizes de 2020 recomendam que o treinamento de RCP seja incluído no currículo escolar. Isso ajudará a aumentar a conscientização e a capacitar mais pessoas a reagir de maneira eficaz em emergências.
5. O Impacto das Diretrizes no Atendimento de Emergência
Essas diretrizes têm um impacto direto nas práticas de emergência. As mudanças introduzidas pela AHA visam melhorar as taxas de sobrevivência e a qualidade de vida dos pacientes pós-PCR. A seguir, destacamos os principais pontos de impacto:
- Mais Pessoas Capacitadas: O foco em
treinar mais leigos para realizar RCP garante que mais pessoas estejam preparadas para agir em uma emergência.
Melhor Qualidade na RCP: O uso de dispositivos de feedback e a ênfase na administração precoce de epinefrina aumentam as chances de sucesso na ressuscitação.
Atendimento Individualizado: As recomendações específicas para grupos como gestantes e crianças garantem um atendimento mais personalizado e eficaz.
Conclusão
As Diretrizes de 2020 da American Heart Association (AHA) são uma evolução significativa na área de suporte de vida, focando na melhoria das taxas de sobrevivência e na qualidade do atendimento. Ao priorizar a educação contínua e o treinamento de leigos e profissionais, essas diretrizes ajudam a garantir que as intervenções de ressuscitação sejam realizadas de maneira mais eficaz, com maior precisão e melhores resultados para os pacientes.
Para mais informações, consulte o documento completo das diretrizes no site da American Heart Association e fique atualizado com as melhores práticas de ressuscitação.
Baixar Guideline AHA 2020: Português
Algoritmo de PCR em pediatria: AHA 2020
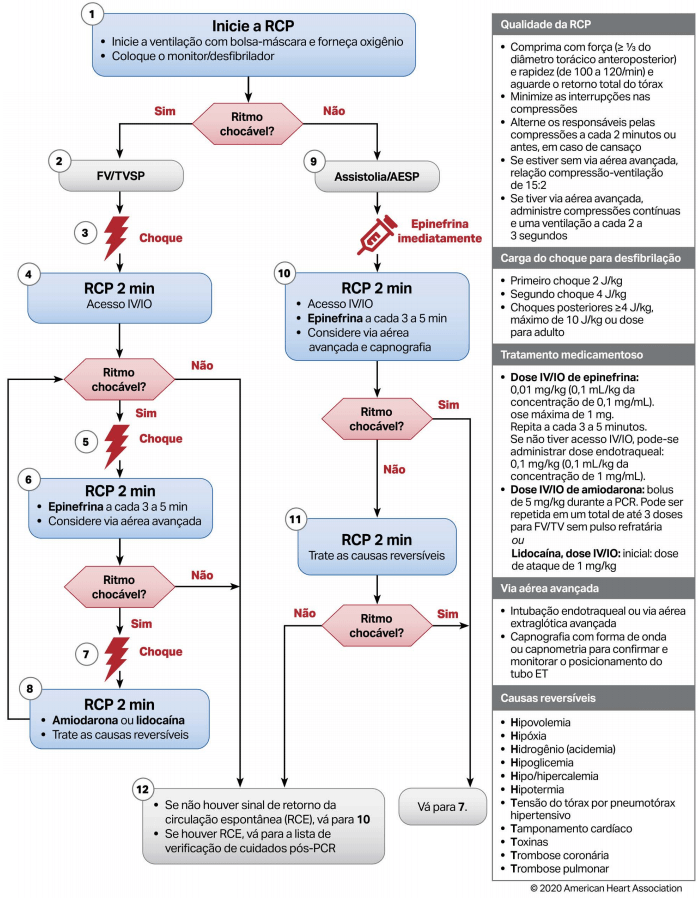
Algoritmo de PCR em Adulto: AHA 2020
Nova Cadeia de Atendimento: AHA 2020 > Pré-Hospitalar

Nova Cadeia de Atendimento: AHA 2020 > Intra-Hospitalar

Qualidade da RCP: AHA 2020

Retorno da Circulação Espontânea: 5 H e 5T

Referências Bibliográficas: AHA 2020
1. Merchant RM, Topjian AA, Panchal AR, et al. Part 1: executive summary: 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and
Emergency Cardiovascular Care. Circulation. 2020;142(suppl 2):In press.
2. International Liaison Committee on Resuscitation. 2020 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science
With Treatment Recommendations. Circulation. 2020;142(suppl 1):In press.
3. International Liaison Committee on Resuscitation. 2020 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science
with Treatment Recommendations. Resuscitation. 2020:In press.
4. Morley P, Atkins D, Finn JM, et al. 2: Evidence-evaluation process and management of potential conflicts of interest: 2020 International Consensus on
Cardiopulmonary Resuscitation Science With Treatment Recommendations. Circulation. 2020;142(suppl 1):In press.
5. Magid DJ, Aziz K, Cheng A, et al. Part 2: evidence evaluation and guidelines development: 2020 American Heart Association Guidelines for Cardiopulmonary
Resuscitation and Emergency Cardiovascular Care. Circulation. 2020;142(suppl 2):In press.
6. Sawyer KN, Camp-Rogers TR, Kotini-Shah P, et al; for the American Heart Association Emergency Cardiovascular Care Committee; Council on Cardiovascular
and Stroke Nursing; Council on Genomic and Precision Medicine; Council on Quality of Care and Outcomes Research; and Stroke Council. Sudden cardiac arrest
survivorship: a scientific statement from the American Heart Association. Circulation. 2020;141:e654-e685. doi: 10.1161/CIR.0000000000000747
7. Jeejeebhoy FM, Zelop CM, Lipman S, et al; for the American Heart Association Emergency Cardiovascular Care Committee, Council on Cardiopulmonary, Critical
Care, Perioperative and Resuscitation, Council on Cardiovascular Diseases in the Young, and Council on Clinical Cardiology. Cardiac arrest in pregnancy: a
scientific statement from the American Heart Association. Circulation. 2015;132(18):1747-1773. doi: 10.1161/CIR.0000000000000300
8. Berg RA, Sutton RM, Reeder RW, et al; for the Eunice Kennedy Shriver National Institute of Child Health and Human Development Collaborative Pediatric Intensive
Care Quality of Cardio-Pulmonary Resuscitation Investigators. Association between diastolic blood pressure during pediatric in-hospital cardiopulmonary
resuscitation and survival.Circulation. 2018;137(17):1784-1795.doi: 10.1161/CIRCULATIONAHA.117.032270
9. Wilson N, Kariisa M, Seth P, Smith H IV, Davis NL. Drug and opioid-involved overdose deaths—United States, 2017-2018. mmWR Morb Mortal Wkly Rep.
2020;69(11):290-297. doi: 10.15585/mmwr.mm6911a4
10. Dezfulian, et al. Opioid-associated out-of-hospital cardiac arrest: distinctive clinical features and implications for healthcare and public responses: a scientific
statement from the American Heart Association. Circulation. 2020:In press.
11. Maron BJ, Udelson JE, Bonow RO, et al. Eligibility and disqualification recommendations for competitive athletes with cardiovascular abnormalities: task force 3:
hypertrophic cardiomyopathy, arrhythmogenic right ventricular cardiomyopathy and other cardiomyopathies, and myocarditis: a scientific statement from the
American Heart Association and American College of Cardiology. Circulation. 2015;132(22):e273-e280. doi: 10.1161/cir.0000000000000239
12. Maron BJ, Doerer JJ, Haas TS, Tierney DM, Mueller FO. Sudden deaths in young competitive athletes: analysis of 1866 deaths in the United States, 1980-2006.
Circulation. 2009;119(8):1085-1092. doi: 10.1161/CIRCULATIONAHA.108.804617
13. Fung G, Luo H, Qiu Y, Yang D, McManus B. Myocarditis. Circ Res. 2016;118(3):496-514. doi: 10.1161/CIRCRESAHA.115.306573
14. Marino BS, Tabbutt S, MacLaren G, et al; for the American Heart Association Congenital Cardiac Defects Committee of the Council on Cardiovascular Disease in
the Young; Council on Clinical Cardiology; Council on Cardiovascular and Stroke Nursing; Council on Cardiovascular Surgery and Anesthesia; and Emergency
Cardiovascular Care Committee. Cardiopulmonary resuscitation in infants and children with cardiac disease: a scientific statement from the American Heart
Association. Circulation. 2018;137(22):e691-e782. doi: 10.1161/CIR.0000000000000524
15. Oster ME, Lee KA, Honein MA, Riehle-Colarusso T, Shin M, Correa A. Temporal trends in survival among infants with critical congenital heart defects. Pediatrics.
2013;131(5):e1502-e1508. doi: 10.1542/peds.2012-3435
16. Abman SH, Hansmann G, Archer SL, et al; for the American Heart Association Council on Cardiopulmonary, Critical Care, Perioperative and Resuscitation; Council
on Clinical Cardiology; Council on Cardiovascular Disease in the Young; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Surgery
and Anesthesia; and the American Thoracic Society. Pediatric pulmonary hypertension: guidelines from the American Heart Association and American Thoracic
Society. Circulation. 2015;132(21):2037-2099. doi: 10.1161/CIR.0000000000000329
Compartilhe
Cursos 22Brasil Socorristas
- All
- Academia Segura
- APH
- APH Tático
- Artigos
- Blog
- BLS
- Câncer
- Cursos
- Enfermagem
- Primeiros Socorros
- RCP
- Últimas Notícias

Home Quem Somos Cursos APH | Socorrista APH Tático Guarda-Vidas BLS Primeiros Socorros | Lei Lucas Primeiros Socorros I Academias...

Home Quem Somos Cursos APH | Socorrista APH Tático Guarda-Vidas BLS Primeiros Socorros | Lei Lucas Primeiros Socorros I Academias...

Home Quem Somos Cursos APH | Socorrista APH Tático Guarda-Vidas BLS Primeiros Socorros | Lei Lucas Primeiros Socorros I Academias...
Mais Conteúdos
- All
- Academia Segura
- APH
- APH Tático
- Artigos
- Blog
- BLS
- Câncer
- Cursos
- Enfermagem
- Primeiros Socorros
- RCP
- Últimas Notícias

Dia da Enfermagem: Florence Nightingale 12 de Maio Sumário Dia Internacional dos Enfermeiros fontes: wikipedia O Dia Internacional...

Portaria 2048: Formação Presencial no APH Teorias e Práticas Sumário Clicável Capacitação Obrigatória dos Profissionais de APH conforme a Portaria...

Ringer com Lactato: comparado a Solução Salina a 0,9% APH – Enfermagem Sumário Clicável Pesquisa: Ringer com Lactato ou Soro...

Lesão por Pressão: escala de Braden e Cubbin-Jackson APH – Enfermagem Sumário Clicável Redução de Lesões por Pressão Adquiridas em...
DEA: Legislação sobre o uso do DEA no Brasil Desfibrilador Externo Automático Sumário Clicável Legislação: uso do DEA no Brasil...

Como Ser Socorrista do SAMU: Um Guia Completo para Salvar Vidas APH – Enfermagem Sumário Clicável Introdução ao Papel do...
Tag:aha 2020, aha 2020 guidelines, aha 2020 pdf, aha 2020 português, american heart association rcp, atualização aha 2020, diretrizes aha 2020, medicina rcp, primeiros socorros rcp, protocolo aha 2020, protocolo aha 2020 pdf, protocolo de rcp, protocolo rcp, rcp atualizada, rcp com dois socorristas, rcp de alta qualidade, rcp em adulto, rcp em adultos, rcp em bebes, rcp em enfermagem, rcp em pacientes entubados, rcp medicina, rcp primeiros socorros
Sou Carlos Rodrigues, enfermeiro especialista em Atendimento Pré-Hospitalar (APH) traumático no suporte básico de vida. Tenho credenciamento como instrutor pela HSI nos EUA nos cursos de BLS (Suporte Básico de Vida), Primeiros Socorros e EMR (Emergency Medical Responder). Além disso, ministro cursos de Suporte ao Resgate Aeromédico e APH Tático. Ao longo dos últimos 8 anos, formei mais de 2.000 alunos. Tive a oportunidade de atuar em situações de grande impacto, como no desastre dos alagamentos no Rio Grande do Sul em 2024, no acidente aéreo da Voepass na cidade de Vinhedo em 2024, e também no acidente da TAM em 2007, que foi o maior acidente aéreo da história do Brasil.
